कैसे पता करें कि आपके बच्चे को जन्मजात मोतियाबिंद है या नहीं?
जन्मजात मोतियाबिंद शिशुओं और छोटे बच्चों में होने वाली सबसे आम अंधा करने वाली और अक्षम करने वाली आँखों की बीमारियों में से एक है। जन्म के एक साल के भीतर होने वाले लेंस की आंशिक या पूर्ण अपारदर्शिता को जन्मजात मोतियाबिंद कहा जाता है। जन्मजात मोतियाबिंद का मतलब यह नहीं है कि जन्म के समय लेंस अपारदर्शिता मौजूद है, बल्कि इसका मतलब है कि जन्म के बाद लेंस अपारदर्शिता पैदा करने वाले रोगजनक कारक पहले से ही जन्म के समय मौजूद होते हैं; हालाँकि, लेंस की अपारदर्शिता जन्म के एक साल के भीतर होती है, इसलिए इसे जन्मजात मोतियाबिंद कहा जाता है, जिसे शिशु मोतियाबिंद भी कहा जाता है।
जन्मजात मोतियाबिंद कैसे होता है?
जन्मजात मोतियाबिंद छिटपुट या पारिवारिक हो सकते हैं; वे एक आँख या दोनों आँखों में हो सकते हैं; वे अन्य आँखों की जन्मजात असामान्यताओं के साथ हो सकते हैं; विभिन्न जन्मजात आनुवंशिक रोग या प्रणालीगत रोग भी इस बीमारी के साथ हो सकते हैं। कुछ जन्मजात सिंड्रोम भी जन्मजात मोतियाबिंद के साथ होते हैं। हालाँकि, सबसे आम जन्मजात मोतियाबिंद केवल जन्मजात आँख की असामान्यताओं या जन्मजात प्रणालीगत असामान्यताओं के साथ होते हैं। इस बीमारी के कई प्रकार हैं, और कारण भी अलग-अलग हैं। कभी-कभी स्पष्ट निदान करने के लिए कुछ आवश्यक प्रयोगशाला परीक्षणों की आवश्यकता होती है।
मैं अपने बच्चे में जन्मजात मोतियाबिंद का पता कैसे लगा सकता हूँ?
जन्मजात मोतियाबिंद का जल्द से जल्द पता लगाया जाना चाहिए। मोतियाबिंद के ज़्यादातर मरीज़ों में धीरे-धीरे दृष्टि में कमी आती है, आमतौर पर दर्द या परेशानी के बिना। बच्चे मोतियाबिंद के लिए विशेष रूप से कमज़ोर होते हैं क्योंकि वे अपनी स्थिति का वर्णन नहीं कर सकते हैं और माता-पिता अक्सर अपने बच्चों की वृद्धि और विकास पर ध्यान देते हैं, न कि उनकी दृष्टि के विकास और आँखों की बनावट पर। यदि आप अपने बच्चे का ध्यानपूर्वक निरीक्षण नहीं करते हैं, तो बच्चे की आँखों की असामान्यताओं को अनदेखा करना और यहाँ तक कि उपचार में देरी करना आसान है।
तो फिर, माता-पिता को शिशुओं और छोटे बच्चों में जन्मजात मोतियाबिंद का यथाशीघ्र पता कैसे लगाना चाहिए?
1. अपने बच्चों की हर हरकत पर ध्यान दें
जब बच्चे पैदा होते हैं, तो उनकी आंखों की पुतलियों का आगे-पीछे का व्यास आम तौर पर छोटा होता है, और उनमें से ज़्यादातर दूरदर्शी होते हैं, और उनकी दृष्टि पूरी तरह से विकसित नहीं होती है। जैसे-जैसे वे बड़े होते हैं, उनकी आंखें धीरे-धीरे लंबी होती जाती हैं, दूरदर्शिता की डिग्री धीरे-धीरे कम होती जाती है, और उनकी दृष्टि धीरे-धीरे बेहतर होती जाती है।
1 वर्ष से कम आयु वाले
यदि आप 3 महीने के बच्चे के सामने कोई खिलौना या कोई रंगीन चीज हिलाते हैं, तो उसकी आंखें या सिर खिलौने की दिशा का अनुसरण कर सकते हैं। हालाँकि 1 वर्ष से कम उम्र के बच्चों की दृष्टि कमज़ोर होती है, लेकिन वे सक्रिय रूप से अपने आस-पास के खिलौनों को उठा सकते हैं और खुद से खाना उठा सकते हैं। यदि आपको पता चले कि किसी बच्चे को मोतियाबिंद है, खासकर दोनों आँखों वाले रोगियों में, तो उपरोक्त क्षमताएँ काफी कमज़ोर हैं, और आपको जाँच के लिए अस्पताल जाना चाहिए।
एक वर्ष की आयु के बाद
बड़े बच्चों की मुख्य अभिव्यक्ति कम जीवन क्षमता या असमन्वित होना है। उदाहरण के लिए, उन्हें टीवी देखने में कोई दिलचस्पी नहीं है, खासकर बहुत चमकीले रंगों वाले कार्यक्रम; वे छोटी वस्तुओं या खिलौनों को ठीक से नहीं उठा सकते हैं; वे पढ़ते या लिखते समय किताबों को बहुत करीब से देखते हैं, आदि। कुछ बच्चे अक्सर एक हाथ से पढ़ते हैं (सिर झुकाकर), वे उसी उम्र के बच्चों की तुलना में अनाड़ी और धीमे होते हैं, बाहर खेलना पसंद नहीं करते हैं, और अन्य बच्चों के साथ खेलने के लिए तैयार नहीं होते हैं।
सुझावों
यदि किसी बच्चे की आंखें छोटी हैं या जन्म के समय आंखों का आकार स्पष्ट रूप से विषम (बहुत बड़ा अंतर) है, तो कुछ बच्चे जन्म के कुछ महीनों या सालों बाद भी अनैच्छिक रूप से अपनी आंखों को आगे-पीछे घुमाते हैं, कभी-कभी अपनी आंखें घुमाते हैं या "अपनी आंखें क्रॉस करते हैं"। कुछ माता-पिता सोचते हैं कि यह बच्चे की एक बुरी आदत है या सामान्य "आंखें सिकोड़ना" है, और बिना किसी कारण के बच्चे को डांटते हैं या पीटते हैं, जिससे बच्चे को इसे सुधारने के लिए मजबूर होना पड़ता है।
वास्तव में, आँखें घुमाने (या "क्रॉस-आईड") की यह घटना बच्चों के खुद के नियंत्रण से परे है। यह ज्यादातर खराब नेत्र कार्य या कुछ नेत्र रोगों के कारण होता है। एक बार जब माता-पिता को पता चलता है कि उनके बच्चों में उपरोक्त स्थिति है, तो उन्हें अपने बच्चों को जांच के लिए नेत्र रोग विशेषज्ञ के पास अस्पताल ले जाना चाहिए ताकि पता चल सके कि बच्चों को जन्मजात मोतियाबिंद या अन्य नेत्र रोग तो नहीं हैं।
2. पुतली क्षेत्र (पुतली) में होने वाले परिवर्तनों पर ध्यान दें
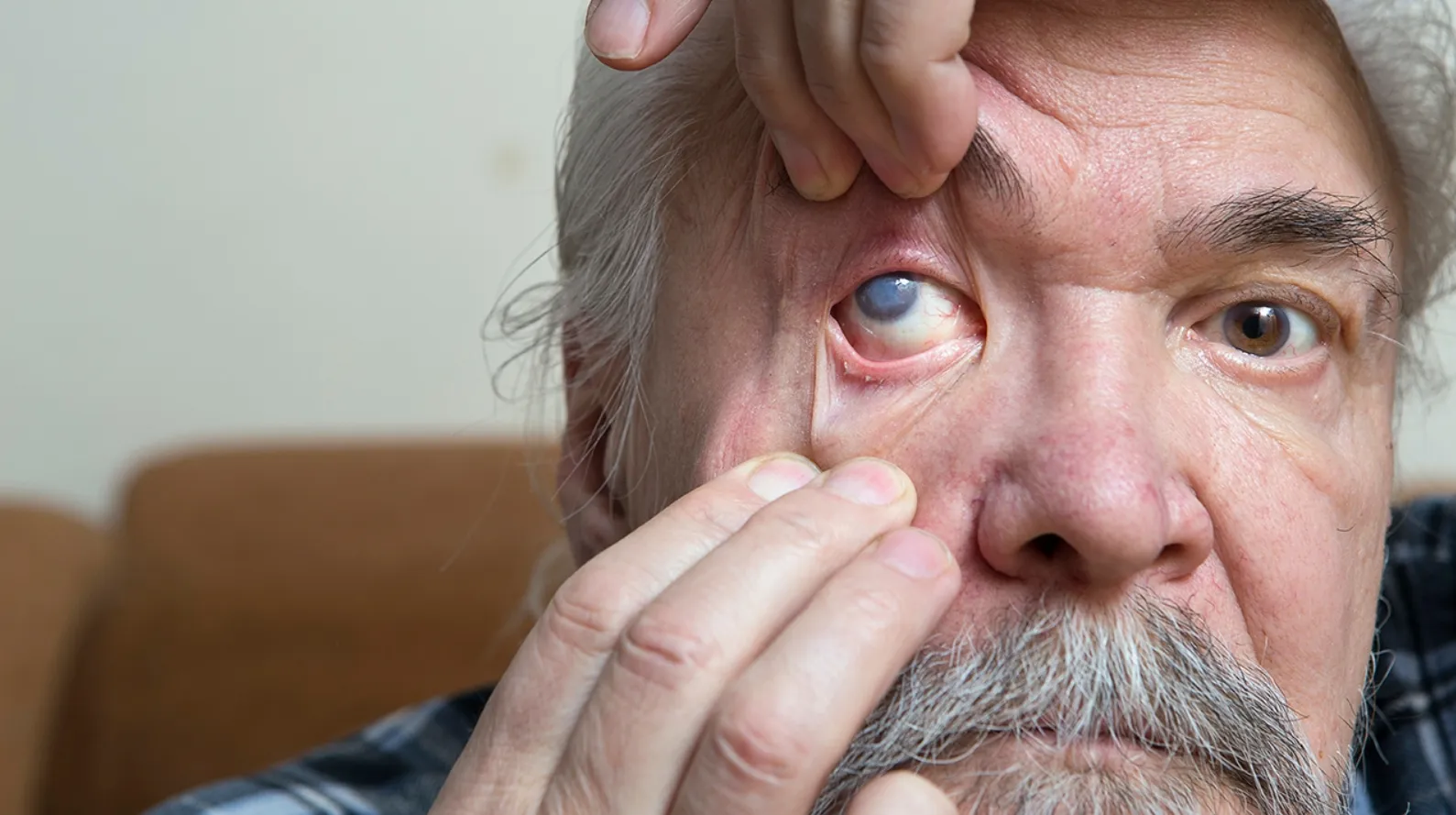
सामान्य रूप से विकसित शिशुओं में एक ही आकार की दो आंखें होती हैं, जिनमें पारदर्शी कॉर्निया (काली आंखें) होती हैं। जब पुतलियों पर टॉर्च की रोशनी डाली जाती है, तो एक स्पष्ट संकुचन प्रतिक्रिया देखी जा सकती है। लेंस पारदर्शी होता है। यदि शिशुओं और छोटे बच्चों की पुतली का क्षेत्र सफ़ेद या ग्रे और सुस्त पाया जाता है, और लेंस धुंधला है, तो आपको समय पर जांच के लिए नेत्र रोग विशेषज्ञ को दिखाने के लिए अस्पताल जाना चाहिए।
सुझावों
जब शिशु के लेंस का केवल एक हिस्सा धुंधला होता है और परिधि में स्थित होता है, तो माता-पिता अक्सर इसे अनदेखा कर देते हैं क्योंकि इसका शिशु के दृष्टि विकास पर बहुत कम प्रभाव पड़ता है। कभी-कभी लोग इसे मायोपिया, एम्ब्लियोपिया या असावधानी के रूप में गलत निदान भी कर देते हैं।
3. बच्चों की असामान्य आँखों की हरकतों पर ध्यान दें
यदि आप पाते हैं कि आपके बच्चे की आंखें अनैच्छिक रूप से हिल रही हैं, तो आपको समय रहते इसका कारण पता लगाना चाहिए और जल्द से जल्द अस्पताल जाकर नेत्र रोग विशेषज्ञ से जांच करानी चाहिए कि कहीं जन्मजात मोतियाबिंद, जन्मजात आईरिस, कोरॉइडल कोलोबोमा और अन्य नेत्र रोग तो नहीं हैं।
4. अपने बच्चों की नज़र की जाँच करें
सामान्य रूप से विकसित बच्चे 3 वर्ष की आयु में ही पशु दृष्टि चार्ट पर छवियों को समझ सकते हैं। इसलिए, माता-पिता को अपने बच्चों को जल्द से जल्द अस्पताल ले जाना चाहिए ताकि वे दृष्टि चार्ट के साथ उनकी दृष्टि की जांच कर सकें, ताकि पता लगाया जा सके कि बच्चों को जन्मजात मोतियाबिंद और अन्य नेत्र रोग हैं या नहीं। इसके अलावा, बच्चों की दृष्टि की जाँच करते समय, माता-पिता को धैर्यपूर्वक बच्चों को समझाने, अधिक प्रशंसा करने और कम दोष देने पर ध्यान देना चाहिए। बच्चों के सहयोग के लिए प्रयास करें, ताकि परीक्षा की सटीकता अधिक हो सके।
5. बच्चे के सिर की प्रतिपूरक स्थिति पर ध्यान दें
तथाकथित प्रतिपूरक सिर की स्थिति बच्चे की आँखों में दृष्टि के असंतुलन को संदर्भित करती है, जिसमें एक आँख की दृष्टि खराब होती है या कोई दृष्टि नहीं होती है। बच्चे को चीजों को देखने के लिए बेहतर दृष्टि वाली आँख का उपयोग करना पड़ता है। समय के साथ, बच्चा चीजों को देखते समय आदतन अपने सिर को बेहतर दृष्टि वाली तरफ झुकाएगा, और चीजों को देखने के लिए केवल एक आँख का उपयोग करेगा। यदि यह घटना होती है, तो आपको नेत्र रोग विशेषज्ञ से यह जांचने के लिए कहना चाहिए कि क्या आपको जन्मजात मोतियाबिंद है।
सुझावों
माता-पिता को जन्मजात मोतियाबिंद के निम्नलिखित तीन लक्षणों पर विशेष ध्यान देना चाहिए। पहला, बच्चे की आँखें सुस्त और बेजान हैं, और वह ध्यान केंद्रित नहीं कर सकता। उसकी आँखें प्रकाश का अनुसरण नहीं करती हैं और उसके सामने की चीज़ों को नहीं पकड़ पाती हैं। दूसरा, पुतली (पुतली क्षेत्र) सफ़ेद है और उसमें चमक नहीं है। तीसरा, बच्चे को भेंगापन, निस्टागमस आदि है।
सर्जरी कराने का अवसर प्राप्त करें
मोतियाबिंद लेंस एस्पिरेशन सर्जरी तब सबसे अच्छी होती है जब बच्चा 3-4 महीने का होता है, जबकि कृत्रिम लेंस प्रत्यारोपण सर्जरी लगभग 2 साल की उम्र में करने की सलाह दी जाती है। ऐसा इसलिए है क्योंकि: फंडस के मैक्युला के विकास के लिए महत्वपूर्ण अवधि जन्म के बाद पहले 4 महीनों में होती है। यदि सर्जरी बच्चे के 4 महीने का होने के बाद की जाती है, तो मैक्युला अच्छी तरह से विकसित नहीं हो सकता है, जो उसके पूरे जीवन में बच्चे की दृष्टि को प्रभावित करेगा। हालाँकि, बच्चे के जन्म के बाद पहले 3 महीनों में, शरीर के कार्य पूरी तरह से विकसित नहीं होते हैं। एक बार सामान्य एनेस्थीसिया दिए जाने के बाद, खतरा 3 महीने के बाद की तुलना में बहुत अधिक होगा। इसलिए, जन्म के बाद पहले 3 महीनों के भीतर सर्जरी करने की अनुशंसा नहीं की जाती है।
आपको अपने बच्चे की सर्जरी की प्रक्रिया जानने की आवश्यकता है
1. एक बार जब बच्चे के लिए व्यक्तिगत निदान और उपचार योजना निर्धारित हो जाती है, तो माता-पिता को बच्चे की सर्जरी की तारीख से एक सप्ताह पहले नेत्र रोग विशेषज्ञ से संपर्क करना चाहिए। सर्जिकल एनेस्थीसिया, सर्जन और अन्य मामलों की पुष्टि करने के बाद, बच्चे के अस्पताल में भर्ती होने और सर्जरी का समय अंततः निर्धारित किया जाएगा।
सुझावों
बच्चे को अस्पताल में भर्ती करने से तीन दिन पहले, कंजंक्टिवल थैली को कीटाणुरहित करने के लिए दोनों आँखों में एंटीबायोटिक आई ड्रॉप का इस्तेमाल किया जाना चाहिए; और सुनिश्चित करें कि बच्चे को हाल ही में बुखार, सर्दी, खांसी या नाक बहने जैसे कोई लक्षण न हों। यदि बच्चे को हाल ही में सर्दी का इतिहास रहा है, तो सामान्य एनेस्थीसिया सर्जरी करने से पहले सर्दी को पूरी तरह से ठीक होने में आमतौर पर दो सप्ताह लगते हैं।
2. अस्पताल में भर्ती होने की प्रक्रिया पूरी करने के बाद, डॉक्टर बच्चे के लिए प्रीऑपरेटिव जांचों की एक श्रृंखला की व्यवस्था करेंगे, जिसमें रक्त परीक्षण और अन्य पूरे शरीर की जांच और प्रीऑपरेटिव आंखों की जांच शामिल है। जब सभी जांच रिपोर्ट सामान्य होती हैं, तो प्रीऑपरेटिव तैयारियां शुरू की जा सकती हैं।
सुझावों
जांच के दिन, सुबह जांच की जाने वाली शिशुओं को नाश्ता नहीं करना चाहिए और उनका खून खाली पेट ही निकाला जाना चाहिए; उन्हें जांच से 6 घंटे पहले से ज़्यादा कुछ नहीं खाना या पीना चाहिए। ऑपरेशन की रात को, उन्हें 22:00 बजे के बाद कुछ नहीं खाना या पीना चाहिए।
3. सामान्य संज्ञाहरण सर्जरी आमतौर पर दूसरे दिन की जाती है। जब बच्चा सभी प्रीऑपरेटिव तैयारियाँ पूरी कर लेता है, जैसे कि उपवास करना और आवश्यकतानुसार पानी पीना, एंटीबायोटिक आई ड्रॉप का उपयोग करना, और मेडिकल स्टाफ़ ने सत्यापित कर लिया है कि सब कुछ सही है, तो वार्ड में मौजूद नर्स बच्चे को सर्जरी के लिए ऑपरेटिंग रूम में भेज सकती है।
4. बच्चे के ऑपरेशन रूम में प्रवेश करने के बाद, उसे एनेस्थीसिया देने से पहले बेहोश कर दिया जाएगा। डॉक्टर बच्चे की आँखें साफ करेगा और फिर ऑपरेशन करेगा।
5. ऑपरेशन पूरा होने के बाद, जब बच्चा पूरी तरह से जाग जाएगा, तो एनेस्थिसियोलॉजिस्ट उसे इनपेशेंट वार्ड में भेज देगा।
सुझावों
बच्चे को पानी, दूध और तरल भोजन देने से पहले उसे पूरी तरह से जगा हुआ होना चाहिए। बच्चे के जागने के बाद, क्योंकि दोनों आँखों पर पट्टी बंधी होती है, बच्चा आमतौर पर चिड़चिड़ा हो जाता है और अपनी आँखों को अपने हाथों से रगड़ना पसंद करता है। इसलिए, माता-पिता को बच्चे पर नज़र रखनी चाहिए और बच्चे को कभी भी अपने हाथों से अपनी आँखें रगड़ने नहीं देना चाहिए। बच्चे की आँखों को चोट लगने और गंदे पानी और अशुद्ध वस्तुओं से दूषित होने से बचाना भी ज़रूरी है।
6. सर्जरी के बाद दूसरे दिन, डॉक्टर बच्चे की आंखों की ड्रेसिंग हटा देंगे, फिर आंखों की जांच करके पुष्टि करेंगे कि क्या बच्चे को अस्पताल से छुट्टी दी जा सकती है।
7. जिस दिन आपके बच्चे को अस्पताल से छुट्टी दी जाएगी, उस दिन डॉक्टर आपके बच्चे की उपचार योजना के आधार पर ऑपरेशन के बाद निरंतर उपचार उपायों और अनुवर्ती दौरों के लिए अपॉइंटमेंट लेंगे।
8. बच्चे के घर वापस आने के बाद, माता-पिता को बच्चे की आँखों की स्थिति पर पूरा ध्यान देना चाहिए और डॉक्टर के निर्देशानुसार आँखों की बूँदें और आँखों के मरहम का उपयोग करना चाहिए। यदि कोई विशेष परिस्थिति हो, तो माता-पिता को किसी भी समय डॉक्टर से संपर्क करना चाहिए।
ऑपरेशन के बाद देखभाल संबंधी सावधानियां
1. बच्चे की आंखों की सुरक्षा और स्वच्छता पर ध्यान दें
अपने बच्चे के बाल, चेहरा न धोएँ और न ही उसे दो सप्ताह तक नहलाएँ। आप उसके चेहरे को मुलायम गीले तौलिये से पोंछ सकते हैं। ऑपरेशन के दो महीने के भीतर, आपके बच्चे को ऊंची छलांग नहीं लगानी चाहिए, दूर तक नहीं भागना चाहिए, वीडियो गेम नहीं खेलना चाहिए, आदि। आँखों की चोटों को रोकने के लिए तीव्र व्यायाम से बचें।
2. डॉक्टर के निर्देशानुसार अपने बच्चे को आई ड्रॉप्स दें
आंखों में ड्रॉप डालने से पहले अपने हाथ धो लें और ऊपरी पलक पर दबाव न डालें। आंखों में ड्रॉप की बोतल का मुंह कॉर्निया से 1 से 2 सेमी दूर रखें और पलकों, कॉर्निया आदि को न छुएं।
3. अच्छी समीक्षा करें
आम तौर पर, 1 सप्ताह, 2 सप्ताह, 1 महीने और 3 महीने पर पुनः जांच आवश्यक होती है, और डॉक्टर की सलाह के अनुसार ही जांच करानी चाहिए। यदि ऑपरेशन के बाद बच्चे की आंखें लाल हो जाएं, फोटोफोबिया हो, आंखें खोलने में अनिच्छा हो, आंसू आ जाएं, स्राव बढ़ जाए, आदि लक्षण दिखाई दें, तो तुरंत डॉक्टर से संपर्क करना चाहिए।
 स्वस्थ जीवन
स्वस्थ जीवन हिंदी
हिंदी
 Sini
Sini Facebook
Facebook Twitter
Twitter Pinterest
Pinterest Linkin
Linkin Email
Email Copy Link
Copy Link